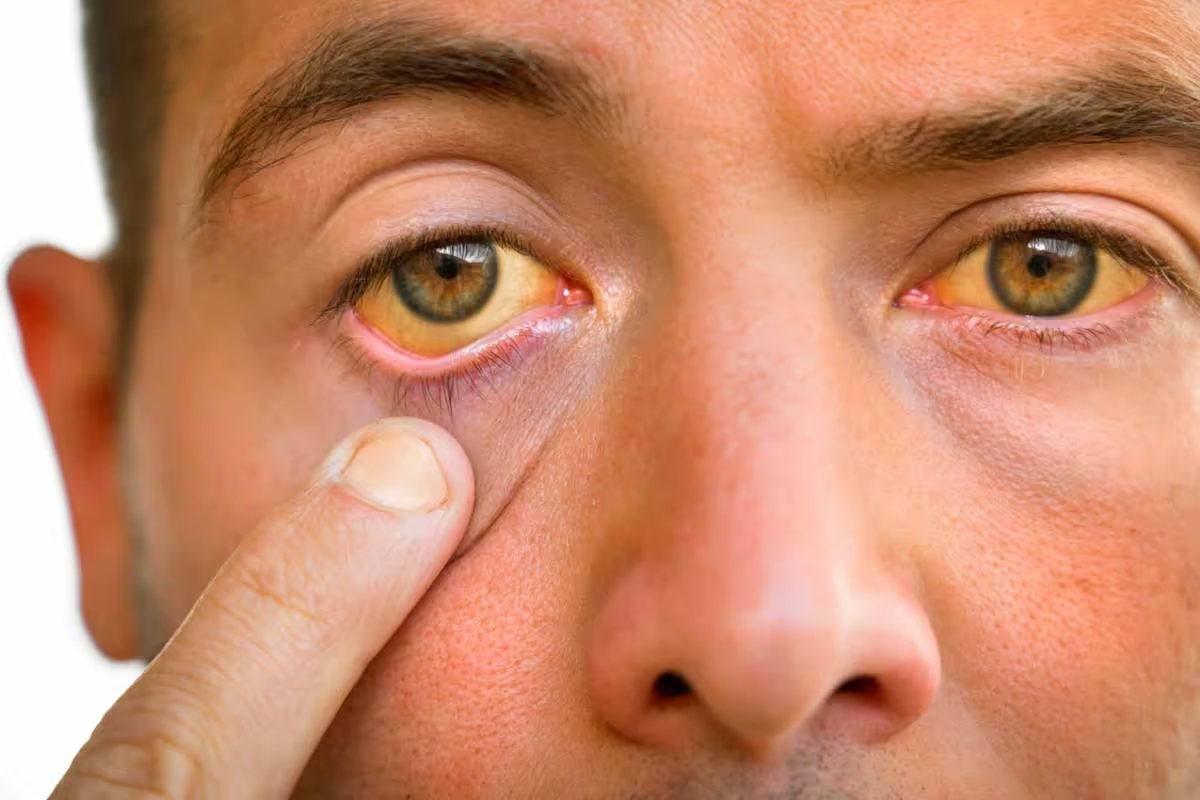
As hepatites virais são doenças infecciosas que afetam o fígado, um órgão vital responsável por diversas funções essenciais, como a desintoxicação do sangue, a produção de proteínas e a digestão de gorduras. Essas doenças podem variar em gravidade, desde formas assintomáticas até quadros graves que podem levar à insuficiência hepática ou até à morte. A importância de conhecer as hepatites virais está relacionada não apenas à sua prevalência mundial, mas também ao impacto significativo que têm na saúde pública, devido às suas complicações e ao potencial de cronicidade.
O que são as hepatites virais?
As hepatites virais são inflamações do fígado causadas por diferentes vírus hepatotrópicos. Esses vírus têm como alvo específico as células hepáticas, levando a uma resposta inflamatória que pode resultar em lesão e morte celular. Dependendo do tipo de vírus, a infecção pode ser autolimitada, resultando em recuperação completa, ou pode evoluir para uma infecção crônica, com riscos de cirrose hepática e câncer de fígado a longo prazo.
Tipos de hepatites virais
Existem cinco tipos principais de hepatites virais, classificados com base no vírus causador:
- Hepatite A (HAV): Transmitida principalmente por via fecal-oral, frequentemente por meio de alimentos ou água contaminados. A hepatite A é geralmente autolimitada e raramente leva a complicações crônicas.
- Hepatite B (HBV): Transmitida por contato com sangue infectado, fluidos corporais ou de mãe para filho durante o parto. Pode causar infecção aguda ou crônica, sendo uma das principais causas de cirrose e câncer hepático.
- Hepatite C (HCV): Transmitida principalmente pelo contato com sangue contaminado, frequentemente por compartilhamento de agulhas entre usuários de drogas injetáveis. A hepatite C é mais propensa a se tornar crônica, com alto risco de complicações graves a longo prazo.
- Hepatite D (HDV): Ocorre apenas em indivíduos já infectados com o HBV, pois o vírus da hepatite D requer o HBV para se replicar. A coinfecção com HDV pode agravar significativamente a doença hepática.
- Hepatite E (HEV): Semelhante à hepatite A, é transmitida principalmente por via fecal-oral, muitas vezes em áreas com saneamento precário. Geralmente autolimitada, mas pode ser grave em gestantes.

Etiologia
Os agentes etiológicos das hepatites virais são os vírus hepatotrópicos A, B, C, D e E, cada um pertencente a diferentes famílias virais:
- HAV: Picornavirus
- HBV: Hepadnavirus
- HCV: Flavivirus
- HDV: Deltavirus
- HEV: Hepevirus
Cada um desses vírus possui características únicas em relação ao seu genoma, modo de transmissão e patogenicidade, influenciando assim a apresentação clínica e o curso da doença.
Sintomas das hepatites virais
No exame clínico, é fundamental observar a faixa etária do indivíduo. Isso porque a idade nos auxilia na suspeita diagnóstica. Por exemplo, é mais comum a transmissão vertical do HBV, sendo a infecção pelo HCV durante o parto menos frequente.
Além disso, outros fatores de risco para a hepatite como o uso de drogas injetáveis, a prática sexual não segura e as condições sanitárias também devem ser observados. A hepatite se dá em duas formas: oligo/assintomática ou sintomática. Dessa maneira, pode ser classificada como hepatite aguda, hepatite crônica e hepatite fulminante.
Hepatite aguda
A hepatite aguda apresenta três fases: o período prodrômico ou pré-ictérico, a fase ictérica e a fase de convalescença.
Fase pré-ictérica
Ocorre logo após a infecção pelo vírus, e se estende até o desenvolvimento da icterícia. Os principais sintomas nessa fase são inespecíficos e o paciente pode apresentar febre baixa, náuseas, vômito e astenia. Além desses, outros sintomas como anorexia, cefaleia, diarreia, mialgia e desconforto no hipocôndrio direito podem ser observados. E ainda, urticárias, artralgia ou artrite e exantema macular ou maculopapular.
Fase ictérica
Ocorre com o aparecimento da icterícia. Nesta fase, há diminuição dos sintomas prodrômicos (fase pré-ictérica). Normalmente, observa-se hepatomegalia dolorosa e, ocasionalmente, esplenomegalia.
Fase de convalescença
Nesta fase, há o desaparecimento da icterícia e da maioria dos sintomas do paciente. Entretanto, a fraqueza e o cansaço podem persistir por vários meses.
Hepatite crônica
A hepatite crônica é definida como a persistência dos marcadores genéticos ou de antígenos virais por um período de 6 meses após o diagnóstico inicial. A forma crônica da hepatite pode ocorrer quando o paciente é infectado pelos vírus B, C ou D.
Para mais, a cronicidade da doença provoca dano hepático ao longo do tempo, com uma possível evolução do quadro com fibrose extensa e, consequentemente, uma cirrose hepática. Para mais, existe um risco maior de desenvolver o carcinoma hepatocelular.

Hepatite fulminante
É definida pelo surgimento da icterícia, coagulopatia e encefalopatia hepática em intervalo de até 8 semanas. Dessa forma, caracteriza uma insuficiência hepática aguda. A hepatite fulminante ocorre devido a uma degeneração e necrose maciça dos hepatócitos. Assim, a letalidade nesses casos é alta, e varia entre 40% e 80%.
Risco de cronificação
- Hepatite B: E mais, o risco de cronificação pelo HBV varia de acordo com a idade. Assim, quando a infecção ocorre em menores de 1 ano, o risco é de 90%. Já em adultos, o risco de cronicidade é de 10%.
- Hepatite C: Nas infecções por HCV, a taxa de cronificação varia entre 60% e 90%. Sendo maior em pacientes do sexo masculino, imunodeficientes e com idade superior a 40 anos.
- Hepatite D: Já nas infecções pelo vírus D, há 70% de chance de cronificação nas superinfecções (portador de hepatite B crônico infectado pelo vírus D). Já nas coinfecções (infecção simultânea entre vírus B e D) a chance de cronificação é de 5%.
Diagnóstico
Para diagnosticar as hepatites virais realizam-se provas específicas para a detecção de antígenos.
Hepatite A (HAV)
Anti-HAV IgM
O achado de anti-HAV IgM define o diagnóstico da hepatite A aguda. Esse anticorpo é detectável a partir do 2º dia do início dos sintomas, e desaparece após 3 meses da infecção.
Anti-HAV IgG
Já o anti-HAV IgG está presente na fase de convalescença, e persiste por tempo indefinido, indicando que o paciente apresenta imunidade específica para o vírus. E mais, o anti-HAV total demonstra os anticorpos IgM e IgG simultaneamente.
Hepatite B (HAB)
HBsAg
O HBsAg (antígeno de superfície do HBV) é detectado na maioria dos indivíduos com hepatite B aguda ou crônica. É um dos primeiros marcadores da infecção, sendo detectável de 30 a 45 dias após a infecção.
Anti-HBc IgM
Já o anti-HBc IgM (anticorpo IgM contra antígeno capsídeo do HBV) é também um marcador de infecção recente. Pode ser encontrado 30 dias após o aparecimento do HBsAg e permanece detectável por até 32 semanas.
Anti-HBs
O anti-HBs (anticorpo contra antígeno de superfície do HBV) indica imunidade ao HBV. Isso quando o título é igual ou superior a 10 UI/mL. Assim, sua detecção normalmente está associada com a diminuição do HBsAg, e indica cura. Em pacientes imunizados, aparece isoladamente.
HBV-DNA
Já o HBV-DNA (DNA do HBV) é o material genético do vírus, e indica a carga viral circulante no paciente.
Veja Também:
- Confira as especialidades de acesso direto com o menor número de médicos
- Quais assuntos que mais caem na prova de residência médica SUS-SP?
- Subespecialidade clínicas: quais são elas e qual a remuneração
Hepatite C (HCV)
Anti-HCV
O anti-HCV é detectável por meio do teste rápido ou de exames laboratoriais, e indica contato prévio com o vírus. Assim, pode ser detectado na forma aguda ou crônica da doença, bem como no paciente curado. Dessa forma, é específico para a fase em que o paciente se encontra.
HCV-RNA
Assim como o HBV-DNA, o HCV-RNA é o material genético viral e, por isso, evidencia a presença do vírus no paciente.
Hepatite D (HDV)
Anti-HDV total
Para o HDV, podemos solicitar nos exames laboratoriais o anti-HDV total. Ele evidencia anticorpos contra o vírus da hepatite D nas classes IgM e IgG, simultaneamente.
HDV-RNA
Da mesma forma que o anti-HBV e o anti-HCV, o HDV-RNA é um marcador de replicação viral.
Hepatite E
Anti-HEV IgM
O anti-HEV IgM é um anticorpo específico para hepatite E em todos os indivíduos infectados recentemente. Torna-se reagente após 4 ou 5 dias do início dos sintomas, e desaparece 4 a 5 meses depois.
Anti-HEV IgG
Já o anti-HEV IgG é um anticorpo indicativo de infecção prévia pela hepatite E. Sua detecção indica que o paciente está na fase de convalescência. Esse marcador desaparece de 4 a 5 meses depois da resolução do quadro.
Diagnóstico diferencial
Na fase pré-ictérica, o diagnóstico diferencial deve ser feito com a mononucleose infecciosa, a citomegalovirose e a toxoplasmose. Já na fase ictérica, o diagnóstico diferencial deve ser feito com leptospirose, febre amarela, dengue hemorrágica e malária.
Tratamento das hepatites virais
O tratamento das hepatites virais é específico para cada tipo de hepatite e varia dependendo do estágio da doença, da presença de comorbidades e do risco de progressão para complicações graves, como cirrose ou carcinoma hepatocelular. A seguir, estão descritos os tratamentos para cada tipo de hepatite viral:
Hepatite A e E
Não há tratamento específico, sendo recomendados repouso, hidratação e manejo dos sintomas. Em alguns casos, a hospitalização pode ser necessária.
Hepatite B
Hepatite B aguda
Em muitos casos, a hepatite B aguda não requer tratamento antiviral específico, apenas monitoramento clínico e suporte sintomático. Repouso, hidratação e uma dieta saudável são recomendados.
Hepatite B crônica
O tratamento é indicado para prevenir complicações, como cirrose e câncer de fígado. O objetivo é suprimir a replicação viral e minimizar o dano hepático. As principais opções terapêuticas incluem:
- Antivirais orais: Como entecavir, tenofovir e lamivudina, que inibem a replicação do vírus. Esses medicamentos são tomados diariamente e podem ser necessários por longos períodos.
- Interferon peguilado: Pode ser usado em alguns casos para estimular a resposta imunológica contra o vírus. No entanto, tem mais efeitos colaterais e é menos utilizado do que os antivirais orais.
Monitoramento: Pacientes em tratamento ou em observação devem ser monitorados regularmente com exames de sangue (ALT, AST, HBeAg, HBV DNA) e ultrassonografia hepática para avaliar a resposta ao tratamento e detectar precocemente complicações.
Hepatite C
O tratamento da hepatite C sofreu uma revolução nos últimos anos com o desenvolvimento de antivirais de ação direta (DAAs), que têm altas taxas de cura:
- Antivirais de ação direta (DAAs): Esses medicamentos visam diferentes proteínas essenciais para a replicação do vírus e são geralmente administrados em combinação para aumentar a eficácia e prevenir a resistência. Exemplos de DAAs incluem sofosbuvir, ledipasvir, daclatasvir, velpatasvir e glecaprevir/pibrentasvir. O regime específico e a duração do tratamento (geralmente de 8 a 12 semanas) dependem do genótipo do HCV, da carga viral e da presença de cirrose.
- Avaliação pré-tratamento: Antes de iniciar o tratamento, é importante avaliar o genótipo do HCV, o estágio da fibrose hepática (geralmente por elastografia ou biópsia), e a presença de coinfecções (como HIV).
Monitoramento e seguimento: Durante o tratamento, o paciente deve ser monitorado para avaliar a resposta virológica e ajustar o manejo conforme necessário. Após a conclusão do tratamento, a resposta virológica sustentada (SVR), definida como a ausência de RNA do HCV no sangue 12 semanas após o término do tratamento, é considerada uma cura.
Hepatite D
A hepatite D ocorre apenas em indivíduos infectados pelo vírus da hepatite B, uma vez que o HDV depende do HBV para sua replicação.
- Interferon peguilado: Atualmente, o interferon peguilado é o tratamento mais utilizado para a hepatite D, embora sua eficácia seja limitada, e os efeitos colaterais possam ser significativos. O tratamento pode durar de 12 a 18 meses, e a resposta ao tratamento é variável.
Monitoramento e prevenção: Como a hepatite D agrava a infecção por HBV, é essencial controlar a infecção por HBV com antivirais apropriados. A prevenção da hepatite D é feita por meio da vacinação contra a hepatite B, que impede a infecção pelo HBV e, consequentemente, protege contra o HDV.
Conclusão
As hepatites virais representam um desafio significativo para a saúde pública global, devido à sua alta prevalência e potencial para causar doença hepática crônica e complicações graves.
A conscientização sobre os modos de transmissão, os métodos de prevenção e a disponibilidade de tratamentos eficazes, especialmente para as hepatites B e C, é essencial para reduzir o impacto dessas doenças. A vacinação, o diagnóstico precoce e o tratamento adequado são pilares fundamentais na luta contra as hepatites virais e na proteção da saúde hepática da população.
Leia mais:
- Doença hepática gordurosa não alcóolica
- Câncer no pâncreas: sintomas, diagnóstico e tratamento
- Vias biliares: avaliação e como cai na prova de residência médica
- Síndrome hepatorrenal: o que é, fisiopatologia e diagnóstico
- Doença de Wilson: o que é, quadro clínico e tratamento
FONTES:
- BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Guia de Vigilância em Saúde. Brasília, 2019
- Harrison's Principles of Internal Medicine. 21. ed. [S. l.: s. n.], 2022
- Manual do residente de clínica médica - 3. ed. - Santana de Parnaíba [SP] : Manole, 2023