A conjuntivite é uma das patologias oculares mais prevalentes no ambiente clínico, sendo responsável por uma grande parte das consultas oftalmológicas. Trata-se de uma condição inflamatória da conjuntiva, a membrana transparente que recobre a esclera e reveste a face interna das pálpebras.
Embora, em sua maioria, seja autolimitada e de fácil tratamento, a conjuntivite pode ter consequências graves se não for diagnosticada e tratada de forma adequada, especialmente em casos de etiologia bacteriana ou viral. Como afeta tanto adultos quanto crianças, seu manejo adequado é fundamental, principalmente em populações mais vulneráveis. Além disso, a alta transmissibilidade de algumas formas requer atenção especial para prevenção da disseminação.
O que é a conjuntivite?
A conjuntivite é caracterizada pela inflamação ou infecção da conjuntiva, geralmente manifestada por olhos vermelhos (hiperemia), secreção ocular e sensação de desconforto ou prurido. A conjuntiva desempenha um papel crucial na proteção da superfície ocular contra agentes externos e patógenos, e sua inflamação pode resultar de uma série de estímulos irritantes, infecciosos ou imunológicos.
Essa inflamação pode ser classificada com base em sua etiologia (infecciosa, alérgica, irritativa), no tipo de secreção (serosa, mucosa ou purulenta), e no padrão de evolução (aguda, subaguda ou crônica). Reconhecer a causa subjacente é essencial para um tratamento adequado e para a prevenção de complicações oculares mais sérias, como a queratite e a úlcera corneana.
Causas
As causas da conjuntivite são diversas, e a identificação precisa da etiologia é fundamental para o tratamento eficaz. As principais causas são divididas em:
Conjuntivite infecciosa
Viral
É a forma mais comum de conjuntivite infecciosa e costuma estar associada ao adenovírus, especialmente os subtipos 3, 4, 7 e 11. As conjuntivites virais são altamente contagiosas e frequentemente associadas a surtos epidêmicos, particularmente em ambientes escolares, creches e hospitais. Outros vírus, como o vírus do herpes simples (HSV) e o vírus varicela-zóster (VZV), também podem causar a inflamação, com manifestações potencialmente mais graves.
Bacteriana
Mais comum em crianças, as conjuntivites bacterianas são causadas frequentemente por Staphylococcus aureus, Streptococcus pneumoniae e Haemophilus influenzae. Em casos mais graves ou complicados, patógenos como Neisseria gonorrhoeae e Chlamydia trachomatis podem estar envolvidos. Conjuntivite gonocócica, em particular, é uma emergência oftalmológica devido ao risco elevado de perfuração corneana e cegueira.
Conjuntivite alérgica
Esta etiologia resulta de uma resposta imunológica exagerada a alérgenos ambientais como pólen, ácaros, pelos de animais e esporos de fungos. Pacientes com histórico de atopia (asma, rinite alérgica, dermatite atópica) são mais propensos a desenvolver essa condição, que pode ser aguda (sazonal) ou crônica (perene). As formas mais graves incluem a conjuntivite papilar gigante, geralmente associada ao uso de lentes de contato, e a ceratoconjuntivite vernal, uma forma grave, recorrente e bilateral que ocorre principalmente em meninos pré-púberes.
Conjuntivite irritativa ou tóxica
A exposição a produtos químicos, fumaça, poluentes ambientais ou corpos estranhos pode causar irritação da conjuntiva. Esses casos não envolvem patógenos infecciosos, mas podem resultar em inflamação significativa. Exposição a certos medicamentos tópicos também pode causar o problema, e o uso crônico de conservantes em colírios pode agravar a inflamação.
Tipos de conjuntivite
A conjuntivite pode ser classificada em diferentes tipos, de acordo com sua etiologia, cada um com características clínicas distintas:
Conjuntivite viral

Este tipo é mais comumente causado por adenovírus, e se manifesta por hiperemia bilateral, lacrimejamento, sensação de corpo estranho e edema palpebral. Além dos sintomas oculares, é comum a presença de sintomas sistêmicos como febre, dor de garganta e linfadenopatia pré-auricular. A infecção por herpesvírus pode apresentar vesículas palpebrais e ulceração dendrítica corneana, exigindo tratamento específico com antivirais.
Veja também:
- Oftalmologia: como é, residência médica, rotina e mercado de trabalho
- Como é a rotina da residência médica em Oftalmologia no SEOPE?
- As Fases da Preparação para a Residência Médica - Dicas e Estratégias
Conjuntivite bacteriana

Caracteriza-se pela presença de secreção purulenta, geralmente mais intensa pela manhã. Pacientes relatam que os olhos ficam “colados” ao acordar devido ao acúmulo de secreção. A infecção bacteriana pode ser unilateral no início, mas tende a se espalhar para o outro olho. Em casos de infecção gonocócica, há uma secreção espessa, profusa e uma evolução rápida, podendo ocorrer complicações graves, como perfuração corneana.
Conjuntivite alérgica

A inflamação do tipo alérgica é marcada por prurido intenso, lacrimejamento e hiperemia ocular. A secreção é tipicamente aquosa ou mucosa. Edema palpebral e edema da conjuntiva (quemoses) podem estar presentes em casos mais graves. Em pacientes com formas crônicas, o exame da conjuntiva palpebral pode revelar papilas gigantes.
Conjuntivite tóxica ou irritativa
Este tipo ocorre após exposição a agentes irritantes. A vermelhidão ocular é acompanhada de lacrimejamento e sensação de ardor. A ausência de secreção purulenta e a rápida resolução após a remoção do agente causador são características marcantes desse tipo de conjuntivite.
Conjuntivite neonatal
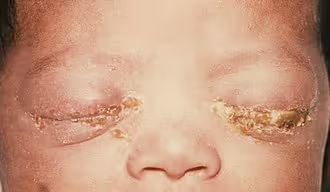
Também conhecida como oftalmia neonatal, ela ocorre nas primeiras semanas de vida e pode ter origem bacteriana (Neisseria gonorrhoeae, Chlamydia trachomatis) ou viral. A conjuntivite gonocócica, em particular, pode ser devastadora, levando a perfuração corneana se não tratada prontamente.
Sintomas de conjuntivite
Os sinais e sintomas da conjuntivite podem variar conforme a causa subjacente, mas os principais incluem hiperemia ocular, caracterizada pela vermelhidão dos olhos, e secreção ocular, que pode ser aquosa, mucosa ou purulenta, dependendo da etiologia. O prurido ocular é especialmente comum nas conjuntivites alérgicas, enquanto a sensação de corpo estranho ou de "areia" nos olhos é uma queixa frequente entre os pacientes.
O lacrimejamento excessivo tende a predominar nas conjuntivites virais e alérgicas, e o edema palpebral, geralmente leve a moderado, também é observado. A fotofobia, embora leve, é mais comum nas conjuntivites de origem viral. Em alguns casos, pode haver linfonodomegalia pré-auricular, especialmente se a inflamação for causada por vírus.
Como realizar o diagnóstico?
O diagnóstico é primariamente clínico, baseado na história detalhada e no exame físico oftalmológico. As características do tipo de secreção, a unilateralidade ou bilateralidade da afecção e a presença de sintomas associados ajudam a diferenciar as diversas etiologias.
História clínica
Deve incluir detalhes sobre o início e a progressão dos sintomas, exposição a contatos próximos com conjuntivite, uso de lentes de contato, alergias conhecidas e exposição a substâncias irritantes ou tóxicas.
Exame físico
O exame ocular deve incluir avaliação da acuidade visual, inspeção das pálpebras, conjuntiva e córnea. A eversão das pálpebras é útil para identificar papilas ou folículos conjuntivais. A avaliação com lâmpada de fenda pode revelar infiltrados corneanos ou ulceração.
Exames complementares
Embora raramente necessários, exames microbiológicos, como cultura de secreção ocular ou testes de PCR, podem ser indicados em casos graves, refratários ou atípicos, como nas conjuntivites gonocócicas ou clamídias. A coloração com fluoresceína é útil para detectar abrasões ou úlceras corneanas.
Como tratar a conjuntivite?
O tratamento da conjuntivite é específico para cada etiologia:
Conjuntivite viral
O tratamento é principalmente sintomático, com o uso de lágrimas artificiais e compressas frias. Antivíricos tópicos, como o aciclovir, são indicados apenas em casos de infecção por herpesvírus. Medidas de higiene ocular, como a lavagem frequente das mãos e o descarte de lenços de papel, são fundamentais para evitar a disseminação da infecção.
Conjuntivite bacteriana
A terapia antibiótica tópica, com colírios ou pomadas à base de toramicina, moxifloxacino ou ciprofloxacino, é eficaz na maioria dos casos. Em infecções graves por Neisseria gonorrhoeae, o tratamento sistêmico com ceftriaxona é necessário, e em casos de Chlamydia trachomatis, a eritromicina oral é o tratamento de escolha.
Conjuntivite alérgica
O tratamento inclui o uso de anti-histamínicos tópicos ou orais e estabilizadores de mastócitos, como colírios de cromoglicato de sódio ou lodoxamida. Corticoides tópicos podem ser usados em crises graves, porém com cautela e por curto prazo, devido ao risco de aumento da pressão intraocular e desenvolvimento de catarata.
Conjuntivite irritativa
O manejo envolve a remoção do agente irritante e o uso de lágrimas artificiais ou colírios lubrificantes. Casos crônicos podem exigir a interrupção de medicamentos tópicos que contenham conservantes.
Conjuntivite neonatal
Dependendo da etiologia, a conjuntivite neonatal pode ser tratada com antibióticos sistêmicos (gonocócica) ou tópicos e sistêmicos (clamidiana). O uso profilático de colírios de eritromicina no recém-nascido é eficaz na prevenção de conjuntivite gonocócica.
Conclusão
A conjuntivite, embora comum e frequentemente autolimitada, pode ter graves implicações se não diagnosticada e tratada adequadamente. A identificação correta da etiologia, a implementação de medidas de controle de infecção e o tratamento apropriado são essenciais para a prevenção de complicações e para a redução da transmissibilidade, especialmente em formas infecciosas. Para profissionais de saúde, a abordagem clínica adequada envolve não apenas o tratamento da doença, mas também a educação do paciente sobre medidas de prevenção e higiene, particularmente em ambientes comunitários e escolares.
Leia Mais:
- Calázio e hordéolo: o que é e como tratar
- Catarata: tipos, sintomas e tratamento
- Trauma ocular: quadro clínico, diagnóstico e tratamento
- Reflexo pupilar: você sabe interpretar os achados?
- Você sabe manejar o paciente com tracoma?
FONTES:
- Manual do Residente de Clínica Médica . 3. ed. Santana de Parnaíba [SP]: Manole, 2023.
- Harrison's Principles of Internal Medicine. 21. ed. [S. l.: s. n.], 2022.
- Medicina de emergência: abordagem prática. 17. ed. [S. l.]: Manole, 2023.




